R.A.デーヨ(ワシントン大学)
腰痛の臨床研究を長年にわたって行ってきた一般内科医であり,シアトルにあるワシントン大学の内科とヘルスサービスの教授である。1981年に同大学の公衆衛生・地域医療学部で公衆衛生の修士号を取得。M.D.は1975年にペンシルベニア州立大学医学部で取得している。腰痛の治療に関する数々の研究を行い、そのなかにはベッド上安静から運動療法の処方、経皮的電気神経刺激法(TENS)が含まれている回腰痛の研究事情について広範囲にわたり執筆している。
訳者大上仁志(おおかみ・ひとし)
上三川病院院長,医学博士。專門は脊椎外科。著書に『専門のお医者さんが語るQ&A腰痛」(共著、保健同人社)がある。
腰痛の原因はいったい何か
診断に関する落とし穴
腰痛の原因を明確に診断することができないために、共同研究者のピュージェットサウンド健康組合のチャーキン(Daniel
C.Cherkin)とシアトルにあるワシントン大学の私の研究グループは、いくつかの専門分野の医師を対象にした全米調査を行った。
調査では、架空の腰痛患者のカルテを用意して、どのように検査や治療を進めていくかを医師に質問した。診断技術に、標準的な方法が確立していないことを反映して、医師の回答は多岐にわたった。この結果をまとめた論文の副題を、私たちは次のようにした。「あなたが診る患者を、あなたは自分の得意分野の目でしか診ていない(Who
You See Is What Youget)」。
たとえば、リウマチ専門医は他の専門分野の医師に比べて2倍もの血液検査を行い、関節炎の状態がないか調べようとしていた。神経外科医は2倍もの画像診断を行い、椎間板ヘルニアを見つけようとしていた。神経内科医は3倍もの筋電図所見を欲しがる傾向にあった。.筋電図は彼らの得意分野である神経と関係があることを示すものだ。患者も混乱するだろうが、混乱しているのは患者ばかりではないことがよくわかる。
最近まで、腰痛の診察をするのに、医師は脊椎の単純X線写真を頼りにしていた。どの腰痛患者にも行う検査である。種々の研究によってこの診察法のさまざまな問題点が明らかになってきた。
第1にスウェーデンでの10年間にわたる研究によると、少なくとも50歳以下の成人では、外来での診察に単純X線写真の診断価値はあまりないという。予想もしなかった異常所見は、2500例に約1例の割合でしか見いだされなかったのだ(訳者注:統計的な裏付けはないが、訳者の貧弱な経験からすると、単純X線写真も読み込めばいろいろな情報をくみ取ることができ、利用価値がないものとは考えない)。
|
|
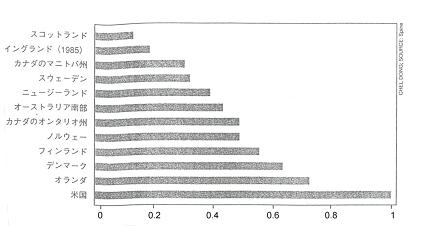
| 腰部手術率の地域差腰痛に対する手術率は国によって大きな開きがある(グラフは1988年から89年のデータ)。米国ではイングランドの5倍以上の手術が行われている。さまざまな文化的背景が微妙にはたらいて、腰痛に対する習慣や治療に差が出ている。手術はそれが顕著に表われたほんの一例に過ぎない。たとえぱ、中東のオマー_ンでも腰痛はありふれているが、1986年の厚生大臣への報告書によると西洋医学が導入されるまでは、腰痛によって仕事ができなくなるようなことはまれだった。 |
第2に疫学的な研究によると、腰痛の原因と考えられる脊椎の種々の状態は実際には症状と関係ないことが多いという。国によっては就労前や軍隊に入る前にX線検査をしている。これらの腰痛のない大人数を対象にした複数の研究の結果、多くの脊椎異常は腰痛のない人にも腰痛のある人と同じ頻度で見つかった。したがって、X線写真は誤解を生みやすいというのである。
第3に腰権のX線撮影では、生殖器に放射線があたるのを避けられない。その量は胸部X線写真の1000倍以上である。最後に、たとえ高度に経験を積んだ放射線医であっても、同じX線写真を違った解釈をすることがあり、不確実な診断や誤った治療に結び付くこともある(訳者注:米国では患者を診る医師と、X線写真を読みとる医師が違う。幸いなことに、日本では米国ほど分業化しておらず、患者を診断する整形外科医がX線写真も見ることが多い。これは重要だ。人任せではないので、患者の症状とX線写真の両方からさまざまな診断思考が行き交い理解を深める。また、患者への説明もX線写真を利用したほうが説得性がある)。
したがって,腰痛の診断のための最新の臨床ガイドラインでは、X線写真診断は転落や交通事故といった重症の患者のような特殊な患者に限るように勧めている。
専門家のなかには,コンピューター断層撮影(CT)や磁気共鳴画像(MRI)などの画像診断機器が改善されれば、多くの腰痛患者のより精密な診断が可能になると考える人もいた。この期待は今のところ錯覚のようだ。その大きな理由のひとつは、X線診断と同様に、異常所見は痛みのない人でも見られるからである。
ジョージ・ワシントン大学メディカルセンターのボーデン(Scott D. Boden)らによる1990年の研究では、腰痛や坐骨神経痛(腰部の病態に伴う足の痛み)を過去にまったく経験したことのない67名を観察した。椎間板ヘルニアは患者の訴える痛みの根拠としてしばしば引き合いに出されが、MRIでみたところ、60歳以下の痛みのない人でも1/5にヘルニアが認められた。また、半数の人に椎間板のふくらみ(膨隆)が見られた。これは、重症度は低いとされるが、やはり痛みの原因となりうる状態である。60歳以上になると、1/3の人にMRIで見える椎間板ヘルニアが存在し、80%近くの人に椎間板の膨隆が見られる。
また、ほとんどだれにでも年齢による権間板のいくらかの変性が見られる。脊柱管狭窄は若い人ではまれではあるが、60歳以上の痛みのないグループの約1/5の人に見ることができる。これは1994年に発表されたカリフォルニア州ニューポートビーチにあるホウエイグ記念病院のブラント ザワツキ(Michael N. Brant-Zawadzki)の論文である。彼らによると、2/3の人は椎間板に異常があったとしている。したがって、画像診断で権間板ヘルニアを見つけても、それが腰痛の原因であるとは特定できない。
これらの結論から次のことがいえる。画像診断の解釈にはいたるところに落とし穴があり、少なくともある症例においては脊椎の異常所見はまったく偶然見つかったもので、痛みの原因ではないということだ。さらに,たとえ最高の画像診断機器を使ったとしても、筋肉のけいれんや靭帯の損傷を診断することはできない。これらは痛みの原因となりうるし、これらが原因で腰痛になった人は必ずいるだろう。
このような画像診断につきものの困った現実をみて、次のように言った整形外科医がいる。「実際に患者を診察せずにMRIだけで診断したものは患者の痛みの原因ではないかもしれない。手術でこれを治そうなどと考えでもしたら、それは大惨事への第一歩になるだろう」。診察室で患者を診ることは少なくとも画像診断と同じくらい重要であり、腰痛が画像診断の異常所見のみである患者への手術は、有害といわないまでも不必要なものであろう。今では多くの臨床医が何か他の理由で手術が必要と判断された患者にのみ、CTやMRIを使うべきだと提唱している。
話をさらにややこしくしているのは、急性腰痛の患者は単純によくなっていく、しかも急速によくなってしまうということがある。このためカイロプラクター(訳者注:日本にはこの資格はないが、手技で脊椎のゆがみなどを治す)、家庭医、整形外科医の診察を受けた患者の治療結果を機能的な回復に要した時間と相互に比較しても、有意差は見られなかった。その一方で、費用の点では相当に開きがあった。家庭医が最も安く、整形外科医は最も高額になった。
医師が守らなければならないとされるヒポクラテスの訓戒に「第一に、危害を加えることなかれ」とあるが,このような状況をみると、最も重要な助言といえるだろう。急性腰痛症の望ましい自然経過には、あれやこれやと人が手を出さないほうがいいのである。
ベッドの上で長い間安静にしていることが、かつては標準的な治療と考えられていた。その理論的根拠は,ある患者では横になっていれば、少なくとも一時的には痛みが和らぐということや、椎間板内圧はあおむけに寝ているときが一番低いという生理的な観察結果にもとづいたものだった。
しかし、有罪のようにみえる権間板は無実であり、たいていの患者は自然によくなっていく。それにもかかわらず、ベッドの上で1〜2週間、絶対安静を勧めることは10年くらい前までは、標準的な治療であった。ベッドでの安静という治療法が捨て去られるさまは劇的で、昔の潟血(しゃけつ)療法が味わったどんでん返しのようなものだった(訳者注:潟血は心不全などのとき、心臓の負担を軽減する目的で血液を1OOcc前後取り去る処置。薬物療法が発達した現在ではほとんど行われない)。
現在では長期にわたるベッドでの安静療法はタブーと考えられている。できる限り通常の活動を再開することが、急性腰痛の患者に対する最良の治療手段なのかもしれない。
ただ見守り何もしない治療法
どんな場合に手術をすべきか
治療法のひとつに手術がある。多くの専門家が椎間板手術について以下の条件が必須と考えている。画像上はっきりした椎間板ヘルニアがあると同時に、神経の刺激を示す症状がそろっていて、手術以外の治療を6週間してもうまくいかなかった場合である。この条件を満たす患者には、手術はより早く痛みを取り除く治療法になるだろう。
不幸にしてこのような基準を満たさない患者も往々にして手術を受ける。どんな手術にも絶対という言葉はないが、腰痛の手術も例外ではない。失敗例も数多く報告されている。もし痛みの原因が本当に椎間板ヘルニアではないのなら、椎間板の手術に痛みの終止符を打つことは望むべくもない。
椎間板ヘルニアが腰痛の元凶と見なされることについては、もう少し考えてみる必要がある。椎間板ヘルニアは30代〜50代の成人に多くみられ、ヘルニアによって痛みが起こっている患者では、根本にある症状として、しびれやじーんとした感じをともなった足の痛みがある。腰痛自体はしばしばこの足の痛みに比べて軽い。
MRIでヘルニアが確認できても、それは単に医師の診察結果の裏付けになるだけだ。医師は診察によって神経の刺激症状、腱反射の異常,感覚障害や筋力低下、さらに足の動かしやすさをみて、その結果を考慮しながら椎間板が痛みの要因となっているか判断するのである。
最近の研究によると、原則的には椎間板ヘルニアのある患者であっても自然によくなるということがわかっている。MRIを繰り返し撮ってみると、椎間板のヘルニアの部分は時間がたてばしばしば自然に縮小してくることがわかった。そして90%の患者が6週間の間に徐々に症状が改善していく。手術を必要とするのは、椎間板ヘルニアの症状のある患者のうち、残りの10%だけだ。椎間板ヘルニアが腰痛の原因であることはそう多くはないので、全腰痛患者のうち手術が本当に必要になる割合はわずか2%に過ぎない。
それにもかかわらず、椎間板ヘルニアは腰椎の手術の最も一般的な理由となっている。1983年に発表された、ノルウェーのオスロにあるウッレボール病院のウエーバー(Henrik
Weber)が行った280人の患者の経過を長期間観察した研究は、手術を熱心に支持する考えに深刻な疑問を投げかけている。手術を受けた患者は、その他の治療を受けた患者に比べ、より早く痛みがなくなったが、その差は時間がたつにつれ、なくなっていったという。4年後、10年後の時点では、両グループは実質的に見分けがつかなかった。
したがって、道理のわかる人は手術以外の治療を望むだろう。このような考え方は治療方針を決めるときに重要だという認識が徐々に広がっている。
脊柱管狭窄症は65歳以上の腰部手術の最も一般的な理由となっている。全米病院調査のデータによると、狭窄症に対する手術は腰部手術の中で最も急速に増加している手術である。椎間板ヘルニアの手術は、1979年から1990年の間に39%増加しているのに対して、狭窄症の手術は343%もの増加である。なぜこれほど増えたのかはわからないが、狭窄症を見つけ出すCTやMRIの性能の向上を単純に反映しているのかもしれない。
不幸なことに、狭窄症に対する手術療法選択の指針は椎間板ヘルニアに対する指針に比べ明確ではない。その結果、米国内でさえ、脊柱管狭窄症に対する手術療法の割合は州によって大きな違いがある。私たちがメディケア(おもに65歳以上の高齢者を対象とした政府の医療保障)の申講を分析したところ、65歳以上の10万人あたり、ロードアイランド州では約30の手術例に対して、ユタ州では132の手術例があった。
脊柱管狭窄症の手術は単純な椎間板手術よりも複雑である。脊柱管狭窄症は1カ所の狭窄として起こるよりも複数の狭窄として起こることが多い。椎間板ヘルニアは一般に1カ所のみの障害である。さらに、狭窄症の患者は権間板ヘルニアの患者に比べて高齢であることが多く、そのぷん手術の合併症も起きやすい。付け加えれば、椎間板ヘルニアの治療に関する知識に比べ、手術にしろその他の治擦法にしろ、狭窄症治療の有効性に関する知識が少ない。狭窄症の症状は長年にわたって同じようであることが多いため、急いで手術に踏み切ることはまれである。手術の決定にあたっては、患者の意思が尊重されるべきだろう。
多くの人を苦しめ,多額の医療費を財政から吐き出させている状況を、取るに足らないこととしてしまうのは誤りだ。しかし、たとえ納得できないものでも、仕方ないとあきらめて受けとめるのが、社会的には最もふさわしい態度なのかもしれない。というのも、ほとんどだれでも腰痛になりうるし、腰痛は普通の人生の一部なのだと受けとめるべきだからだ。
とんでもない病気が原因でなければ、腰痛はたいていの場合、確実に数日か数週間でよくなる。その腰痛とできるだけうまく付き合っていくのが、一番いい方法なのだ。手術については意見がまだまだ分かれるところなので、腰痛の専門医は慎重でなければならない。そして治療の選択にあたっては、患者の希望を十分尊重する必要がある。
経済的な損失も大きいので腰痛の研究は盛んだ。近いうちにさらに詳しいことがわかるようになるだろう。その一方で、多くの腰痛患者に対して「アスピリンを2錠飲んで、朝になったら電話をください」と言うステレオタイプの医者の言葉が頭に浮かんでくる。
より意味の深い、よりよい方針は、必要に応じて鎮痛剤を服用し、全身の健康状態を保つことだ。そして、腰痛があるときでも、少しでも可能ならばなるべくいつも通りに動くようにして、数日間から1週間にわたって症状の変化を見守ることなのかもしれない。腰痛がもたらす苦痛は大きいが、それは一般に一時的なものだ。ほとんどの場合、時間と忍耐をもってすれば回復へと向かうのである。
原論文
Low-Back Pain (SCIENTIFIC AMERICAN August 1998)
関連図書・文献
A NEW CLINICAL MODEL FOR THE TREATMENT OF LOW-BACK PAIN. Gordon Waddell
in Spine. Vol. 12, No. 7, pages 632-644; 1987.
COST, CONTROVERSY, CRISIS: LOW BACK PAIN AND THE HEALTH OF THE PUBLIC.
Richard A. Deyo. Daniel Cherkin, Douglas Conrad and Ernest Volinn in Annual
Review of
Public Health, Vol. 12. pages 141-156: 1991.
PHYSICIAN VARIATION IN DIAGNOSTIC TESTlNG FOR LOW BACK PAIN. Daniel C.
Cherkin. Richard A. Deyo, Kimberly Wheeler and Marcia A. Ciol in
Arthritis & Rheumatism,
Vol. 37, No, l, pages 15-22: January 1994.
MAGNETIC RESONANCE IMAGlNG OF THE LUMBAR SPINE IN PEOPLE WITHOUT
BACK PAIN. Maureen C_ Jensen, Michael N. Brant-Zawadzki, Nancy Obuchowski, Michael T.
Modic. Dennis Malkasian and Jeffrey S. Ross in New England Journal ofMedicfne, Vol. 331, No.
2, pages 69-73; July 14, 1994.
THE MINDBODY PRESCRIPTION: HEALING THE BODY, HEALING THE PAIN. John E.
Sarno. Warner Books, 1998.